L'ARTRITE REUMATOIDE
L’artrite reumatoide(AR)
è una malattia infiammatoria cronica che coinvolge per lo più le articolazioni, spesso
con carattere erosivo e distruttivo, ma che interessa anche altri organi presentando quindi un significativo interessamento extraarticolare.L’artrite reumatoide rappresenta la malattia autoimmune di maggiore prevalenza.
Il tasso di prevalenza varia da 0.3 a 1.5%. In Italia si stimano 410.000 individui malati. L’incidenza è
pari a circa 6 nuovi casi ogni 10.000 persone/anno. Negli ultimi anni siè assistio a un progressivo incremento del tasso di incidenza con l’avanzare dell’età e quindi ad un
innalzamento dell’età media di esordio da 50 a 57 anni. La malattia è prevalente nel sesso femminile (da 3 a 5 volte più comune nel sesso femminile rispetto a quello
maschile).La AR ha un significativo impatto sulla
vita dei malati: circa il 90% dei soggetti sviluppa disabilità entro i 20 anni dall’esordio di malattia. Non è soltanto la qualità di vita che viene ad essere inficiata ma anche
l’aspettativa di vita diminuisce in media di 4 anni negli uomini e di 10 nelle donne se la malattia non viene adeguatamente diagnosticata e trattata. La prognosi è peggiore se i pazienti
presentano sintomi extra articolari. Quali sono le cause della AR? Nell’individuo
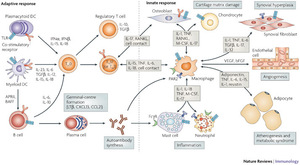
geneticamente suscettibile un evento scatenante sconosciuto attiva le cellule del sistema immunitario (linfociti) che innescano un processo auto- immune,
un processo cioè autodistruttivo in grado di danneggiare gli stessi tessuti dell’organismo. Mediatori di flogosi fondamentali in tali processi autoimmuni sono le citochine.Una delle citochine
piu’ importanti è il TNF-alfa, molecola contro la quale agiscono alcuni dei cosiddetti farmaci biologici. La sede principale dove si localizza il processo
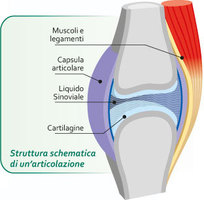
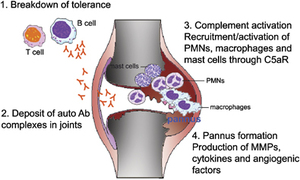
infiammatorio è la membrana sinoviale (involucro interno le articolazioni).A tale livello le cellule infiammatorie (monociti attivati e sinoviociti) producono sostanze ad azione infiammatoria
che mantengono il processo patologico. Viene inoltre di conseguenza stimolata la produzione di specifici enzimi che promuovono la degradazione e il riassorbimento del tessuto
osseo e della cartilagine; Il danno articolare è l’elemento che condiziona maggiormente la disabilità a lungo termine.
Manifestazioni articolari
Nella maggioranza dei casi la AR insorge con le
caratteristiche di poliartrite simmetrica (bilaterale,
sia a destra che a sinistra) con coinvolgimento delle mani e dei piedi e quindi successivo interessamento delle articolazioni più prossimali. Le articolazioni più frequentemente colpite sono
quindi
le piccole articolazioni delle mani, le interfalangee prossimali (IFP) e le metacarpo falangee (MCF),
poi i polsi e quindi le metatarsofalangee (MTF), le interfalagee prossimali dei piedi,le ginocchia, i gomiti, le
caviglie, le spalle, le anche, la colonna cervicale, le temporo-mandibolari. L’artrite reumatoide è quindi una
poliartrite a carattere aggiuntivo, nel senso che la malattia tende a colpire nuove articolazioni senza risoluzione dell'infiammazione nelle sedi precedentemente interessate) e
con andamento centripeto (dalla periferia al centro). Accanto alla forma ad esordio poliarticolare ci può essere forma ad espressione mono-oligoarticolare (vengono colpite
uno o fino ad un massimo di 4 articolazioni), forma ad esordio sistemico (con febbre e sintomi generali), forma ad espressione simil polimialgico con interessamento dei
cingoli scapolo omerale (spalle-collo) e pelvico (bassoschiena ed anche-coscie). Il sintomo
principale è il dolore, spontaneo, continuo, peggiorato dall’uso dell' articolazione. Un altro sintomo frequente e molto caratteristico è la rigidità articolare, più
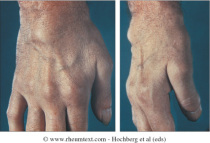
pronunciata dopo lunga inattività ed in particolare presente al mattino,generalmente di lunga durata(almeno 1 ora). Il principale segno clinico è il gonfiore delle
articolazioni causato dal versamento(accumulo di liquido infiammatorio) che si accumula nelle articolazioni interessate, dalla ipertrofia (ingrossamento) della membrana sinoviale e dal liquido
(edema) che si accumula nei tessuti peri articolari. Ci può essere anche rossore e calore della pelle soprastante. Un altro segnodell’impegno articolare è la limitazione della funzione (difficoltà a muovere l’articolazione) legata
all'infiammazione ed al dolore che la mobilizzazione provoca. La deformità ed il blocco (anchilosi) articolare sono problemi piu’ tardivie legati
all’evoluzione della malattia.In concomitanza con le articolazioni, possono essere
colpiti anche i tendini con presenza di tenosinoviti che possono rappresentare anche il primo sintomo di malattia. Possono essere presenti anche borsiti
(infiammazioni delle borse) come la borsite del gomito, delle spalle e la borsite del trocantere (femore).
Manifestazioni extaarticolari
Le manifestazioni
extrarticolari si suddividono in manifestazioni legate alla localizzazione
del processo reumatoide in tessuti come le sierose (pericardio, pleura), la cute (noduli reumatoidi) ed altri tessuti ed organi, in complicanze della malattia (come
l’osteoporosi), in malattie associate come la sindrome sicca (Sjogren), ed in complicanze della terapia medica (comuni).Nel corso della malattia, si
può avere coinvolgimento della cute, dei muscoli, del sistema nervoso sia periferico che centrale, dell’osso, del cuore, del polmone, del rene, dell’apparato gastrointestinale, dell’occhio. I
noduli reumatoidi sono tra le principali manifestazioni del coinvolgimento cutaneo potendosi tuttavia localizzarsi anche in altri organi.
Diagnosi precoce
Per ogni paziente si può parlare di una “finestra di opportunità” cioè l’ opportunità che abbiamo di “guarire” o controllare la malattia se la scopriamo e la trattiamo precocemente. Se la malattia viene diagnosticata e trattata in maniera adeguata nei primi mesi, la possibilità di remissione completa può arrivare a percent uali molto elevate. E’ fondamentale pertanto qualsiasi sforzo per fare una diagnosi di AR piu’ precoce possibile. Le terapie oggi in nostro possesso e in particolare i nuovi farmaci biologici riservati a casi selezionati, sono in grado di alleviare i sintomi, di controllare l' infiammazione, di ritardare la progressione favorendo così una migliore qualità di vita.
.
ARTRITE PSORIASICA
L’artrite psoriasica
(AP) è una malattia infiammatoria articolare cronica che si associa una malattia cutanea chiamata psoriasi.
Questa malattia è classificata tra le spondiloartriti sieronegative che sono un gruppo di malattie comprendenti anche la
spondilite anchilosante, le artriti legate a malattie infiammatorie intestinali (Crohn e colite ulcerosa), le forme indifferenziate (che non rientrano cioè nelle precedenti ).
Queste malattie hanno in comune aspetti clinici, radiologici e genetici che le distinguono nettamente da altre malattie infiammatorie in particolare dalla artrite
reumatoide. Le caratteristiche in comune sono rappresentate dall’impegno della colonna con la presenza di lombalgia infiammatoria, dall’impegno infiammatorio delle entesi
(entesiti), che sono i punti in cui i legamenti e le capsule si attaccano all’osso, dalla presenza di infiammazione delle sacroiliache (sacroileite), dalla presenza di artrite specie
periferica con caratteristiche di asimmetria (o da un lato o dall’altro) e di pauciarticolarità (massimo 4 articolazioni colpite).
La diagnosi delle singole malattie poggia su criteri precisi.
I criteri diagnostici per classificare un reumatismo in questo gruppo prevedono la presenza di dolore infiammatorio di colonna e-o di
artrite asimmetrica specie agli arti inferiori, associate ad uno delle seguenti manifestazioni: sciatica mozza alterna (una sciatica che è presente a dx o a sx e che va fino al
ginocchio), infiammazione delle sacroiliache, entesite, storia famigliare di queste malattie, psoriasi personale o famigliare, malattie infiammatorie
dell’intestino, uretrite o diarrea acuta insorta nel mese precedente l’esordio dei sintomi.
Le spondiloartriti hanno diversa espressione clinica nei singoli pazienti con possibile combinazione nello stesso paziente di problemi di
colonna (spondilite e sacroileite), di artrite, di entesite, di dattilite (infiammazione a salsicciotto di uno o piu’ dita) o con la presenza di una sola manifestazione
clinica. Un'altra caratteristica è la possibile associazione con manifestazioni extra-articolari come infiammazioni oculari, cutanee, infiammazioni intestinali, impegni
polmonare e cardiaco. Queste malattie, in particolare la spondilite anchilosante, hanno inoltre una forte associazione con un marcatore genetico che è l’HLA B27.
Il termine sieronegative sta a significare che in queste malattie non è presente il fattore reumatoide che è invece un riscontro di
laboratorio che caratterizza in particolare l’artrite reumatoide.
Frequenza della artrite psoriasica
La artrite psoriasica può manifestarsi ad ogni età. Il picco di incidenza massimo è tra i 20 e i 40 anni. La prevalenza,
fra i pazienti psoriasici, è del 5-8% con dati di prevalenza anche maggiore in alcuni studi. I dati di prevalenza dell’artrite psoriasica nella popolazione generale oscillano
tra il 0.5 e 1%.
Maschi e femmine sono colpiti in eguale misura (nei maschi è più frequente il coinvolgimento vertebrale). Il riscontro dell'antigene HLA B
27 è più frequente nella varietà con spondilite.
Manifestazioni cliniche
L’artrite psoriasica ha una espressività clinica eterogenea: può interessare solo il rachide, il rachide e le articolazioni periferiche, le
sole articolazioni periferiche, le sole entesi o sia il rachide che le entesi che le articolazioni. L’impegno articolare periferico coinvolge in genere poche articolazioni (anche una sola
o meno di 4), spesso in modo asimmetrico e con preferenza per gli arti inferiori, ma può coinvolgere anche numerose articolazioni; in quest’ultimo caso l’impegno
articolare è più spesso simmetrico (forma simil-reumatoide). Alcuni pazienti hanno solo artralgie. La psoriasi precede lo sviluppo della artrite nel 70% dei casi, è concomitante nel
15%; negli altri casi l’artrite precede l’esordio della psoriasi. Certe articolazioni, come le interfalangee distali, sono tipicamente compromesse; similmente la
dattilite (infiammazione a salsicciotto del dito) è tipica; la spondilite è spesso asimmetrica contrariamente a quanto succede nella spondilite anchilosante. Non c’è corrispondenza
stretta tra gravità della psoriasi ed artrite. Spesso. In molti pazienti la severità della psoriasi è minore nei pazienti con artrite rispetto ai pazienti che non hanno artrite.
Sulla base di queste diverse espressività cliniche nel 1973 Moll e Wright hanno suddiviso l’artrite psoriasica in 5 forme:
1) Forma classica con coinvolgimento delle piccole articolazioni inter-falangee distali (9%)
2) Artrite mutilante (1%)
3) Artrite simil-reumatoide (poliartrite simmetrica) (17%)
4) Oligoartrite asimmetrica (grandi e piccole articolazioni coinvolte) con dattilite (65%)
5) Spondilite anchilosante con o senza coinvolgimento periferico (8%)
Non frequente ma caratteristico, come già detto, è l’impegno delle articolazioni interfalangee distali (IFD); queste articolazioni non sono mai
coinvolte nella artrite reumatoide. La diagnosi differenziale dell’impegno delle IFD va fatta con l’osteoartrosi erosiva. I pazienti che hanno un coinvolgimento delle IFD
presentano spesso coinvolgimento delle unghie; studi con eco-color-doppler hanno dimostrato una ipervascolarizzazione della matrice ungueale avvalorando l’ipotesi che il
coinvolgimento ungueale nella psoriasi porti alla flogosi della vicina IFD per contiguità.
Nella forma mutilante, rara, vi è una marcata erosione ossea delle ossa lunge della mano (falangi e metacarpi) e, talvolta, del piede (falangi e
metatarsi).
La forma oligoarticolare, che come abbiamo visto è la più comune, coinvolge prevalentemente le grandi articolazioni degli arti inferiori: anche,
ginocchia, caviglie. Spesso si associa alle entesiti. Le entesi che maggiormente vengono colpite nella AP sono quelle attraverso le quali il tendine d’Achille si
attacca al calcagno e le entesi della fascia plantare anch’essa attaccata al calcagno. La flogosi di una od entrambe di queste entesi determina il dolore al tallone (talalgia) o
alla pianta del piede (fascite) che spesso descrive il paziente con AP. Numerose sono peraltro le sedi di infiammazione delle entesi, strutture anatomiche ubiquitarie. Le entesiti
sono il substrato anatomico del dolore pubico, del dolore a livello dei grandi trocanteri, del dolore a livello delle creste iliache, della tuberosità ischiatica,
dell’epicondilo (gomito del tennista), del torace, della spalla, della colonna.
La dattilite, altra espressione clinica caratteristica, è l’infiammazione di tutto un dito e si manifesta con dito gonfio, arrossato
e dolente. Questa manifestazione clinica non è legata ad una flogosi articolare ma alla infiammazione dei tendini flessori del dito interessato.
Un altro aspetto caratteristico dell’AP è il coinvolgimento delle articolazioni sacro iliache, queste sono interessate in 1/3 dei malati e
giustificano il dolore lombo-sacrale che si irradia agli arti inferiori a dx o a sx fin sopra il ginocchio (sciatica mozza alterna).
Le caratteristiche della lombalgia flogistica, presente se c’è spondilite e sacroileite, sono l’esordio in giovane età, la sua persistenza
e ricorrenza, la risposta pronta agli anti infiammatori, l’insorgenza notturna, con il riposo, con miglioramento con il movimento, la presenza eventuale di sciatica mozza alterna. Queste
sono caratteristiche che differenziano nettamente tale lombalgia dalla lombalgia meccanica (tipica della sciatica e dei problemi degenerativi della colonna).
Diagnosi
La diagnosi della artrite psoriasica è una diagnosi clinica che si basa sulla presenza delle manifestazioni cliniche e delle caratteristiche anamnestiche che caratterizzano le spondiloartriti associate alla presenza di psoriasi cutanea nel soggetto malato o in un famigliare di primo grado. Alcune manifestazioni tipiche (dattilite, impegno delle IFD) possono orientare la diagnosi anche se non è ancora presente la psoriasi e se non c’è famigliarità. Gli esami di laboratorio non sono orientativi. Caratteristica è l’assenza del FR e degli anticorpi anti-citrullina, anche se in alcuni pazienti entrambi gli anticorpi possono essere presenti a basso titolo. In questo caso il reumatologo valuterà se siamo in presenza di artrite reumatoide in psoriasico, se c’è associazione delle due malattie o se c’è solo artrite psoriasica. La PCR e la VES possono essere anche normali. Sono elevate specie se c’è impegno poliarticolare o se c’è coinvolgimento di grosse articolazioni.
Radiologia
Nella AP il coinvolgimento del rachide porta alla formazioni di sindesmofiti primari (ossificazione delle parti più esterne del disco intervertebrale) e di sindesmofiti secondari
(ossificazione del legamento longitudinale); i primi sono detti anche marginali in quanto originano in corrispondenza dell’angolo del corpo vertebrale i secondi iniziano invece a metà del
corpo vertebrale dove il legamento longitudinale ha il suo ancoraggio. Va sottolineato che mentre i sindesmofiti primari sono caratteristici della spondilite anchilosante dove non
si trovano i sindesmofiti secondari o pseudosindesmofiti, nella AP sono più frequenti questi ultimi.
Altro aspetto radiologico che va ricercato nel sospetto della AP è la sacroileite (perdita di definizione della rima articolare seguita da
sclerosi dell’osso subcondrale, da erosioni e da fusione articolare) che spesso è asimmetrica.
Nella AP, a differenza delle altre malattie articolari infiammatorie, vi è una iperproduzione dell’osso che conferisce un aspetto “cotonoso”
alla corticale (periostite), aspetto che si nota bene a livello delle ossa lunge della mano e dei piedi.
Con la radiografia convenzionale si mettono bene in evidenza anche le alterazioni entesitiche (immagini radiopache a livello delle entesi) come
ad esempio lo sperone calcaneare.
Prognosi
La prognosi della artrite psoriasica varia molto in relazione al tipo di impegno clinico presente. Ci sono forme molto leggere che si risolvono con breve ciclo di terapia anti infiammatoria; ci sono forme che coinvolgono una sola articolazione, forme pauci e poliarticolari. Il più delle volte la malattia ha decorso intermittente con periodi più o meno lunghi di inattività. L’evoluzione aggressiva non è la più comune. Sicuramente, come nell’artrite reumatoide, una diagnosi precoce, con una precisa definizione del tipo di interessamento, una precisa “stadiazione” della attività di malattia ed una adeguata terapia favoriscono una prognosi migliore. La valutazione dei fattori prognostici negativi per evoluzione sfavorevole al fine di predisporre la migliore terapia è importante. Vengono considerati prognosticamente negativi sulla evolutività dell'artrite, i seguenti fattori: giovane età all’esordio, presenza di determinati marcatori genetici, poliarticolarità, interessamento delle anche, HIV positività, persistenza di elevati indici di flogosi, spondilite attiva.
TERAPIA DELLA ARTRITE REUMATOIDE E DELL'ARTRITE PSORIASICA
Anche nella AP, come nella artrite reumatoide, possiamo fare una distinzione tra farmaci sintomatici e farmaci di fondo. I primi
appartengono al gruppo dei FANS (farmaci antinfiammatori non steroidei); spesso questi farmaci vengono prescritti per un tempo limitato: cicli di 15-20 giorni che vengono ripetuti
periodicamente in base alla entità della flogosi e della sintomatologia dolorosa. Il loro razionale di utilizzo è il controllo del dolore e della infiammazione. Vengono preferiti
i FANS ad emivita breve (come la nimesulide) per non dare accumulo a livello delle chiazze di psoriasi. Nella AP, se è possibile, vanno evitati gli steroidi per la possibile
riacutizzazione dell’impegno cutaneo alla loro sospensione. Se c’è necessità del loro uso vanno usati a dosi medie e per breve periodo. E’ possibile l’uso degli steroidi per via locale
(infiltrazioni) specie per il trattamento delle monoartriti o delle entesiti localizzate. Una singola articolazione non dovrebbe, in generale, essere infiltrata per più di tre volte
nell’arco dell’anno.
I farmaci di fondo sono invece farmaci che vanno assunti regolarmente e hanno la proprietà di modificare il decorso della malattia agendo sulle
cause della infiammazione; la loro efficacia è dimostrata per quanto riguarda le articolazioni periferiche. I farmaci di fondo tradizionali non hanno infatti dimostrato una
efficacia significativa nell’impegno del rachide. I farmaci più usati di questo gruppo sono la salazopirina, il metotressato, la ciclosporina e la leflunomide; gli ultimi tre sono
efficaci anche sull’impegno cutaneo. Questo significa che ci sono farmaci che agiscono solo sull’impegno articolare come la salazopirina ed altri che agiscono sia sulla psoriasi che sulle
articolazioni (metotressato, ciclosporina, leflunamide).
Un ultimo gruppo di farmaci, di recente introduzione, sono i farmaci biologici; sono farmaci che agiscono efficacemente sia
sull’impegno articolare periferico che su quello assiale. Questi farmaci antagonizzano una citochina molto importante nei processi infiammatori chiamata TNF alfa (tumor
necrosis factor alfa). Attualmente sono disponibili l’infiximab (uso endovena con periodicità di somministrazione di 4-8 settimane), l’adalimumab (uso sotto cute ogni 15
giorni) e l’etanercept (uso sotto cute due volte settimana). Tali farmaci hanno efficacia anche nel trattamento della psoriasi. Si sono più recentemente aggiunti agli anti-TNF, nuovi
farmaci biologici come quelli ad ad azione anti-IL6 e gli inibitori di JAK, molecole in grado di bloccare a livello intracellulare la cascata di mediatori infiammatori caratteristiche di queste
malattie(vedi sezone Farmaci Biologici, Biosimilari ed inibitori di JAK)
Come già detto la terapia va personalizzata a seconda del tipo di manifestazione clinica e della sua gravità. Rispetto alla artrite reumatoide
peraltro molte artriti psoriasiche hanno un decorso più favorevole e controllabile con la terapia. .
Quando vengono usati i farmaci biologici?
Esistono delle precise linee guida per l’utilizzo dei farmaci biologici nella artrite psoriasica. Questi farmaci, per i loro rischi di effetti
collaterali e per il loro alto costo, vanno usati sostanzialmente se le altre terapie tradizionali falliscono. Possono essere utilizzati anche nel trattamento della psoriasi grave
senza artrite.
Le linee guida diversificano la loro possibilità d’uso a seconda del tipo di manifestazione clinica.
Per quanto riguarda la artrite psoriasica con impegno articolare periferico possono essere usati se non c’è risposta (o non tolleranza o
controindicazioni) ad una terapia con almeno due farmaci anti infiammatori usati a dosi piene per tre mesi, ad almeno due infiltrazioni con steroide in caso di
mono-oligoartrite e ad almeno due farmaci di fondo efficaci nella artrite psoriasica (salazopirina, metotressato, ciclosporina, leflunamide) . La mancata risposta è valutata
da una attività di malattia giudicata elevata da un esperto reumatologo secondo parametri clinici e scale di attività definite.
Per quando riguarda la artrite psoriasica con entesite deve esserci non risposta a due FANS a dosi piene per almeno tre mesi, ad almeno
due farmaci di fondo tradizionali e ad almeno due infiltrazioni locali. Anche in questo caso l’attività di malattia è definita da precise scale di valutazione valutate da un
esperto.
Infine per quanto riguarda la forma spondilitica valgono le raccomandazioni proposte per la spondilite anchilosante che prevedono
una non risposta ad almeno due FANS alle massime dosi per un periodo di almeno tre mesi con scale di attività definite indicative di malattia attiva secondo parametri definiti, valutate
da un esperto reumatologo.
Il controllo della terapia deve essere poi preciso, affidato a reumatologi di centri esperti nel trattamento con questi
farmaci, secondo scale di valutazione definite per il tipo di impegno. In linea generale il miglioramento deve essere molto significativo (50%) dopo 12 settimane
di terapia e persistente nel tempo.
Tali farmaci vanno preceduti da uno screenig per valutarne nel singolo paziente la possibilità d’uso e poi monitorati per i loro
possibili effetti collaterali oltre che per la loro efficacia. In particolare va monitorata la possibile insorgenza di infezioni, compresa la TBC, la possibile insorgenza di autoimmunità
(insorgenza di altre malattie autoimmuni come il LES), la possibile insorgenza di tumori (linfomi) e di malattie neurologiche demielinizzanti. Sono quindi farmaci molto efficaci ma
che richiedono esperienza nel loro uso e monitoraggio attento. Tali farmaci, come abbiamo detto, possono essere usati anche per la terapia della psoriasi grave.